بالرغم من أن الآفات الوعائية داخل الدماغ قد تظهر بأعراض مزمنة مثل وجع الرأس والصرع والعلامات العصبية البؤرية، فإنها تظهر بشكل شائع أكثر نتيجة نَشْبَة حادة acut ictus موسومة بشكل مميز بالنزف تحت العنكبوتية. وهذا يحدث في حوالي 12 لكل 100000 من مجموع المواطنين سنويًا، وينجم عن النزف في الحيز تحت العنكبوتية من آفة وعائية. وفي غياب تاريخ الرضح، يجب أن يوحي وجع الرأس المبرِّح غير العادي بشدة النزف تحت العنكبوتية وعليه يستحق الاستقصاء. وقد تشمل العلامات المصاحبة لهذه الأعراض التهيج السحائي meningism والسبات coma والغثيان والقئ وعجزًا عصبيًا بؤريًا أو نوبات تشنجية. ويوضع التشخيص تقليديا بالبزل القَطـَـني، ولكن إذا كان هناك قلق حول حالة المريض السريرية، وإذا كان هناك إيحاء بوجود وذمة الحليمة البصرية papilloedma فإن ذلك يجب تأخيره حتى يتم إجراء تصوير مقطعي محوسب.
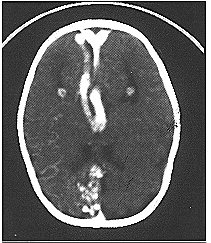
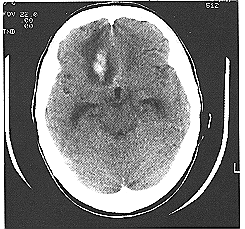
وبوجود الصورة المقطعية المحوسبة، وإذا لم تكن هناك أي موانع للاستطباب، يجب إجراء بزل قطني بحثًا عن النزف والاصفرار في السائل الدماغي الشوكي. وعند إجراء التصوير المقطعي المحوسب، فإنه قد يعطي الدليل على موقع الآفة الوعائية التي سببت النزف تحت العنكبوتية، إما لأن آفة وعائية توحي بشوه شرياني وريدي arteriovenous malformationتشاهد في الصورة المقطعية أو بديلًا لذلك يكون الدم مقصورًا على منطقة معينة (الشكلان 28-41 و28-42).
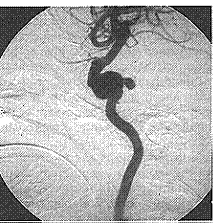
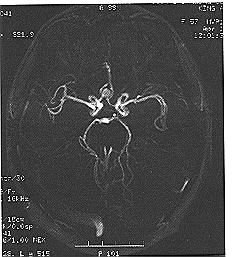
ولوضع التشخيص المؤكد وتحديد التشريح الجراحي للآفة، يجب عندئذ إجراء صورة وعائية angiogram. لقد كان مونيز Moniz أول من أوضح صورة أمِّ دمٍ داخل القِحْف عام 1933، وقد أصبح التصوير الوعائي بالجانبين الذي يشمل السباتيين الباطنيين والشريانين الفقريين القاعدة الذهبية لتحديد الآفات (الشكل 28-43). لقد أصبح ممكنًا بقدوم التصوير الوعائي الرقمي digital angiography إنقاصُ جرعة المادة التباينية التي تعطي إنقاصًا كبيرًا، كما أن زيادة تعقيد الصور المتتابعة للأوعية بالرنين
المغناطيسي تبين أن صور الأوعية سيتم عملها بشكل غير باضع تمامًا في القريب العاجل (الشكل 28-44). ويتم تحديد السبب المستبطن للنزف تحت العنكبوتية في معظم الحالات، وفي 85 بالمائة من الحالات يكون ذلك نتيجة أم دم داخل القِحْف، وتشاهد الأشواه الشريانية الوريدية، أما في الحالات الباقية، يشاهد النزف تحت العنكبوتية بسبب النزف الورمي ولا يمكن إيجاد سبب معين.
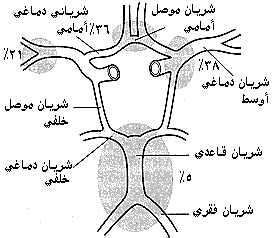
وتحدث 95 بالمائة. من أمهات الدم في حلقة ويليس* circle of Willis أو حولها، و15 بالمائة منها تكون متعددة. وإذا كان هناك أكثر من أم دم واحدة فإن أم الدم الكبيرة وراء النزف في 87 بالمائة من الحالات، بينما يندر أن تكون أمهات الدم الأصغر من 3 مم قطرًا سببًا للنزف تحت العنكبوتية. ويبدو أن الانتشار الكلي في مجموع المواطنين يبلغ حوالي 1.5 بالمائة، وتمثل تمزقات أمهات الدم كسبب للوفاة بين المواطنين عمومًا حوالي 0.5 بالمائة. ويظهر أن الانتشار يزداد كل عقد وهو أكثر سبب شائع للنزف تحت العنكبوتية في مجموعة العمر بين 40 -60 عامًا. ويقع ما مجموعه 36 بالمائة من أمهات الدم بالقرب من الشريان الموصل الأمامي والشريان الدماغي الأمامي، بينما يقع 38 بالمائة منها بالقرب من السباتي الباطن internal carotid والشريان الموصل الخلفي (الشكل 28 -45). ويمثل الشريان الدماغي الأوسط حوالي 21 بالمائة من أمهات الدم، بينما تبلغ النسبة في المركب الفقري القاعدي vertebro-basilar complex حوالي 5 بالمائة.
وفي مجموعة العمر التي تظهر بنزف تحت العنكبوتية، تكون الأشواه الشريانية الوعائية أكثر سبب مستبطن شائع. وعندما تكون هذه كبيرة فإنها ربما تظهر بشكل مزمن بأعراض وجع رأس أو نوبات عصبية، ولكنها إذا كانت صغيرة، فإنها تظهر بشكل مميز أكثر بالنزف. والنسبة بين عموم المواطنين تبلغ 0.14 بالمائة.
مضاعفات النزف تحت العنكبوتية Complications of subarachnoid haemorrhage. التشخيص التفريقي الرئيسي لمريض مصاب بنزف تحت العنكبوتية، هو التهيج السحائي meningism نتيجة خمج جرثومي. والتدهور في هذه الحالة قد يكون سريعًا للغاية، خاصة في الأطفال، وإذا كان البزل القطني lumbar puncture غير مأمون، أو تأخـَّـر إجراء التصوير المقطعي المحوسب، فعندئذ يجب معالجة المريض بالتجربة، بإعطائة الصادَّات حتى يتم الحصول على تفريسة scanويوضع التشخيص.
والمضاعفات الكبرى للنزف تحت العنكبوتية هي عودة النزيف والتشنج الوعائي vasospasm، وقد تكون النتائج في كلا الحالتين مميتة. وإذا تم تحديد الشوه الشرياني الوريدي كسبب للنزف تحت العنكبوتية، فإن خطورة عودة النزيف بسيطة في الفترة الأولية. ويجب أن تقتصر المعالجة على صيانة حجم الدم الدائر والمراقبة السريرية الحَذِرة، خاصة إذا كان هناك دميوم داخل المتن intraparenchymal haemorrhage الذي ربما كان بحاجة إلى تفريغ. لقد أصبح تناول معالجة أمهات الدم داخل القِحْف تناولًا جراحيًا في المرحلة الحادة المعالجة المفضلة. لقد كان هناك جدل كبير عبر السنين حول فوائد الجراحة المبكرة، ولكن الجراحة المبكرة تضمن معالجة كيس أم الدم مما يمكـِّـن من السيطرة على التشنج الوعائي. والاستراتيجية الجراحية المباشرة بالنسبة لأم الدم هي وضع مشبك معدني زنبركي فوق عنق أمِّ الدم حتى يفصلها عن الدوران الدماغي.
ويجب أخذ الحذر الشديد قبل الجراحة وبعدها حتى نضمن أن حجم دم المريض الدائر وضغط دمه قد حوفظ عليهما بشكل كاف. وقد تبين أن ضواد الكالسيوم مثل نفيديبين niphedipine تفيد النتائج الطويلة الأمد في المرضى المصابين بنزف تحت العنكبوتية من أمِّ دم، وهكذا يتم إعطاؤها روتينيا خلال فترة المعالجة. ويمكن وصم أم الدم في ظروف معينة، لأسباب طبية أو جراحية، على أنه خطير إلى درجة تمنع تناوله عن طريق مفتوح. وقد أصبح الاعتماد على الأشعة التدخلية متزايدًا كوسيلة لمعالجة مثل هذه الآفات الوعائية. ويمكن طمس أمهات الدم باستعمال البالونات، أو كما يشيع أكثر الآن باستعمال لفائفcoils تحفز التخثر داخل كيس أمِّ الدم.
ويمكن معالجة الأشواه الشريانية الوعائية أيضًا بالجراحة، ويلزم تقييم دقيق قبل الجراحة لتحديد الموقع التشريحي للأوعية المغذية. وهناك أسلوبان بديلان إضافة إلى المعالجة الجراحية المفتوحة. الأول عبارة عن أشعة تدخلية interventional radiology، بقثطرة مختارة وصِمِّ embolisation الأوعية التي تغذي الشوه باستعمال مواد مصممة حتى تطمس الشوه بشكل دائم. والطريقة البديلة عبارة عن معالجة الشوه الشرياني الوريدي بحزمة تشعيع مركزة focused beam irradiation. وتطبق في هذا الأسلوب قواعد المجسمات الحسية sterotactic حتى تحدد موقع المعالجة الشعاعية بدقة. وقد يأتي مصدر التشعيع عن طريق سكين جاما gamma knife التي تستعمل مصادر كوبالت عديدة، أو بديلًا عن ذلك، يمكن استعمال مسارع خطي linear accelerator بأقواس عديدة تصمم على قدِّ النسيج الشاذ. وعند استعمال التشعيع في المعالجة، يمكن أن يحتاج طمس الشوه الشرياني الوريدي وقتًا قد يمتد مدة عام بعد المعالجة، مما يعرض المريض إلى خطورة النزف في الفترة البينية. ومع ذلك فإنها تتمتع بالفائدة الكبرى في أنها ليست باضعة noninvasive.
|
الثلاثاء، 14 يناير 2014
الأشواه الوعائية وأمهات الدم VASCULAR MALFORMATIONS AND ANEURYSMS العصبية
الاشتراك في:
تعليقات الرسالة (Atom)

ليست هناك تعليقات:
إرسال تعليق